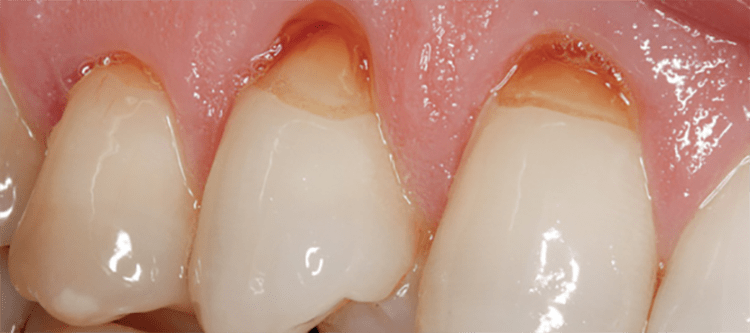
Клиновидный дефект
Клиновидный дефект зубов – это местное разрушение твердой зубной ткани в области шейки, имеющее вид клина (треугольника) и вершину, направленную в сторону полости зуба. Визуально эта патология имеет V-образное углубление с гладкой ровной поверхностью. Это довольно распространённый дефект, который обнаруживается у порядка 20-30% людей. Несмотря на то, что он может возникнуть у любого человека, чаще всего он диагностируется среди взрослых (средний или пожилой возраст). Однако при регулярном посещении стоматолога удаётся выявить даже начальные признаки клиновидных изменений, благодаря чему можно своевременно начать лечение и предотвратить появление деструкций или пародонтоза.
Стадии
В зависимости от интенсивности развития, клиновидный дефект делится на 4 стадии:
- Первая – характеризуется появлением первоначальных изменений, которые не видны обычным глазом, но визуализируются при стоматологическом осмотре со специальными приборами.
- Вторая – отличается появлением первых заметных изменений в зубной эмали. Как правило, они имеют вид трещины или скола глубиной до 0,2 мм и длиной порядка 3-3,5 мм. Для неё характерна гиперстезия больного зуба.
- Третья – имеет более выраженные и заметные изменения твёрдой ткани зуба. Дефект имеет глубину 0,2-0,3 мм и длину 3,5-4 мм. Этот дефект образован 2 плоскостями, которые сходятся между собой под углом 45 градусов.
- Четвертая – характеризуется увеличением глубины дефекта до 5 мм. Убыль ткани достаточно часто захватывает глубоко расположенные слои дентина. В более запущенных случаях патология может затрагивать даже пульпу.
Первая и вторая стадии наблюдаются у более молодых пациентов (до 35 лет), а последние две – у зрелого возраста (старше 40 лет).
Причины
Несмотря на большую распространённость этого заболевания, учёные и медики всё ещё не могут прийти к единому мнению о причине его развития. Сегодня говорят о трёх возможных теориях происхождения клиновидного дефекта. Это:
- Теория механической абразии. Она утверждает о прямой взаимосвязи между этой патологией и использованием жесткой зубной щетки, пасты с абразивными частичками, самостоятельным или непрофессиональным удалением налёта и камней.
- Теория химической эрозии. Она указывает на присутствие связи между дефектом и чрезмерным злоупотреблением газировок, которые содержат в себе агрессивные кислоты, вызывающие разрушение эмали.
- Физико-механическая теория. Согласно этому утверждению, этот дефект развивается на фоне неправильного прикуса. Обоснованием является наиболее частое поражение зубов, на которые приходится максимальная нагрузка при пережёвывании пищи.
Несмотря на то, что установить точную причину не удаётся, существуют данные о том, что для этой патологии характерна наследственная предрасположенность. Более того, как показали статистические данные, клиновидные дефекты гораздо чаще диагностируются у людей, которые имеют проблемы с щитовидной железой и желудочно-кишечным трактом.
Диагностика и лечение
Как правило, клиновидный дефект обнаруживается во время обычного посещения стоматолога и осмотра ротовой полости. Выявив эту патологию, стоматолог уточняет расположение очага, его форму и тканевую плотность. Для подтверждения диагноза, проводится тщательная дифференциальная диагностика с зубной эрозией и кариесом. Дополнительно возможно назначение термопроб, анализ окклюзионных взаимоотношений зубов и даже консультация других специалистов (в особенности гастроэнтеролога) для того, чтобы исключить поражение внутренних органов, которое и вызвало стоматологическую симптоматику.
Лечение клиновидного дефекта проводится комплексным методом. Нередко для этого привлекаются врачи других специальностей (терапевты, ортодонты и ортопеды). Вне зависимости от стадии болезни, сначала обязательно проводится устранение патологической первопричины. Больному назначается диета, полностью исключающая газированные напитки и продукты с высоким содержанием агрессивных кислот (фрукты). Также проводится корректировка правил личной гигиены (подбор оптимальной зубной щётки, пасты, нити) и оптимизация окклюзии. В отдельных клинических случаях назначается установка брекетов и искусственных зубных коронок, цвет которых подбирается в индивидуальном порядке.
Если больной своевременно посетил стоматолога и болезнь не успела прогрессировать, то назначается лечение, которое нацелено на стабилизацию патологического процесса. Для этого применяется комплексная реминерализация: обработка зубов растворами кальция глюконата и натрия фтора, курс витаминов и минералов, а также многое другое. Если заболевание привлекло за собой нарушение целостности соседних зубов, то их восстановление проводится пломбированием с жидкотекучим композитом светового отверждения или композитами. После установки искусственной пломбы допускается установка виниров на наружную поверхность поражённого зуба. Это обеспечит восстановление эстетической составляющей улыбки. Однако если существует высокий риск зубного перелома, то предпочтительнее применение несъёмного протезирования. Для этого используются металлокерамические и безметалловые коронки.